Un año más (y ya van unos cuantos) desde este blog, junto a Mª José Alonso y Tomás Toledo, participamos en el proyecto colaborativo MIR 2.0 para corregir lo más rigurosamente posible las preguntas relacionadas con la dermatología del examen MIR que se llevó a cabo el pasado 6 de febrero. Lo cierto es que este año las preguntas no han sido muy complicadas, y salvo un “pequeño” defecto de forma en la nº 50 que ya comentaremos, las respuestas no han sido controvertidas. También me llena de “orgullo y satisfacción” comprobar como 5 de las 7 preguntas de este año han sido tratadas en este blog, lo que lo convierte en una poderosa herramienta de estudio incluso para estudiantes pregrado. Lo que sí que sigue siendo bastante lamentable, año tras año, es la calidad de las fotografías, pero esta es otra cuestión.
16. Pregunta vinculada a la imagen nº 16.
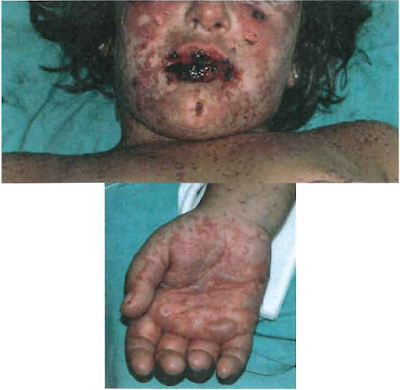
Una mujer de 38 años sin antecedentes personales de interés, consulta por la aparición de lesiones no pruriginosas en ambas palmas acompañadas de cefaleas, malestar general y febrícula. A la exploración presenta adenopatías palpables cervicales no dolorosas, lesiones en las palmas (figura) y un rash de coloración rosada tenue en el tronco. No recuerda lesiones cutáneo-mucosas en ninguna localización los meses anteriores a la aparición del cuadro actual. En relación al cuadro que presenta la paciente, ¿cuál de las siguientes afirmaciones es correcta?
1. En esta situación está indicado realizar citodiagnóstico de Tzanck y tratamiento con aciclovir 800 mg/12 horas durante 5 días de la paciente y de las parejas sexuales identificadas.
2. En esta situación está indicado realizar una serología (VDRL, FTA-ABS) y tratar con una monodosis intramuscular de 2,4 millones de UI de penicilina G benzatina.
3. Sospechar una fiebre botonosa mediterránea y prescribir tratamiento con doxiciclina.
4. Habrá que sospechar un lupus eritematoso sistémico con afectación cutánea e iniciar tratamiento con hidroxicloroquina.
RESPUESTA: 2
Clavos sifilíticos claros, que junto a la descripción de la erupción en el tronco es altamente sugestiva de secundarismo luético, con lo que el tratamiento descrito también sería correcto.
30. Pregunta vinculada a la imagen nº 30.
Una niña de 7 años ingresa en el hospital por presentar un cuadro de 72 horas de evolución de fiebre de hasta 38,5ºC, malestar general y dificultad para la deglución. A la exploración presenta una erupción cutánea generalizada cuyas características se pueden apreciar en la imagen. ¿Cuál es el diagnóstico más probable?
1. Síndrome de la piel escaldada.
2. Síndrome de Stevens-Johnson.
3. Enfermedad mano-pie-boca atípica.
4. Penfigoide ampolloso.
RESPUESTA: 2
Afectación mucosa grave y erupción ampollosa típica de síndrome de Stevens-Johnson. La piel escaldada y el penfigoide (que sería muy raro en una niña) no producen esa afectación de mucosas, y el mano-pie-boca es más típico de niños más pequeños y tampoco da esos cuadros tan severos.
50. Un hombre de 58 años refería una historia de 3 semanas de evolución con lesiones cutáneas progresivas, medianamente dolorosas, en su brazo izquierdo. Había empezado como una lesión eritematosa en su pulgar izquierdo. Tenía unas estrías rojizas visibles como líneas de conexión entre las lesiones. El paciente no presentaba fiebre ni otros síntomas generales. Había estado trabajando en su jardín pero no recordaba haberse hecho ninguna herida. El diagnóstico etiológico se realizó por cultivo de una biopsia cutánea. ¿Cuál es el agente causal más probable de este proceso?
1. Dermatofitosis por Microsporum gypseum.
2. Infección cutánea por Staphylococcus aureus.
3. Esporotricosis.
4. Infección cutánea por Mycobacterium marinum.
RESPUESTA: 3
Las lesiones con patrón esporotricoide o linfocutáneo que se describen pueden corresponder a una esporotricosis o a un granuloma de los acuarios, de modo que las dos primeras quedarían descartadas. El antecedente de haber estado trabajando en el jardín orienta más a una esporotricosis, aunque despista un poco el hecho de que la pregunta pide por el “agente causal” y no el nombre de la enfermedad, de modo que si consideramos la esporotricosis en realidad la respuesta debería ser Sporothrix schenckii Pese a ello, a sabiendas que esta pregunta será correcta para muchos examinados aunque esté mal redactada -lo cual la anula directamente- no se promoverá la impugnación
157. Ante un paciente de 8 años de edad que acude por presentar desde hace 3 días lesiones pustulosas superficiales, erosiones y costras amarillentas alrededor de la boca pensaremos en:
1. Eritema exudativo multiforme.
2. Impétigo contagioso.
3. Acné infantil.
4. Psoriasis pustuloso.
RESPUESTA: 2
Es un cuadro clínico típico y frecuente en niños. Está describiendo un impétigo contagioso. No hay mucha discusión. El agente causal más frecuente en la forma ampollosa es S. aureus fago II
212. El virus de la hepatitis C se ha descrito como uno de los factores implicados en la etiopatogenia de los siguientes procesos, EXCEPTO en uno:
1. Crioglobulinemia mixta.
2. Porfiria cutánea tarda.
3. Liquen plano.
4. Psoriasis pustulosa generalizada de von Zumbusch.
RESPUESTA: 4
Clásicamente en las tres primeras entidades (crioglobulinemia mixta, porfiria cutánea tarda y liquen plano) se ha implicado el virus C como agente etiopatogénico. Ahora bien, también hay casos de psoriasis pustuloso generalizado que asocian hepatitis C. Por lo demás parece clara que es esta opción por descarte.
213. Gustavo acude a Urgencias con lesiones cutáneas y malestar general de varios días de evolución. Tiene lesiones psoriasiformes en tronco con afectación de palmas y plantas. También presenta una inflamación articular asimétrica no supurativa y enrojecimiento ocular bilateral así como erosiones en glande. En la anamnesis posterior Gustavo reconoce un contacto sexual de riesgo 20 días antes. ¿Cuál es su diagnóstico?
1. Infección por VIH.
2. Sífilis secundaria.
3. Síndrome de Reiter.
4. Eritema multiforme.
RESPUESTA: 3
Está describiendo un síndrome de Reiter de libro: queratodermia palmo-plantar, artritis y manifestaciones oculares, junto a seguramente una uretritis por clamidia, quizá asintomática (no explican exudado uretral). Naturalmente, además el paciente puede tener una infección por VIH o incluso una sífilis secundaria (además del Reiter).
214. Un paciente acude a urgencias por presentar una eritrodermia con fiebre y malestar general. En la exploración se aprecia en las uñas la presencia de piqueteado ungueal y unas zonas amarillentas distales en mancha de aceite. ¿Cuál es la enfermedad primaria que ha originado el cuadro?
1. Linfoma cutáneo.
2. Dermatitis atópica.
3. Psoriasis.
4. Ictiosis.
RESPUESTA: 3
Cualquiera de las 4 opciones puede ser la causa de la eritrodermia, aunque la descripción de lesiones ungueales altamente sugestivas de psoriasis hacen de este diagnóstico el más probable.
Y esto ha sido todo lo que ha dado de sí el MIR de este año, en lo que a Dermatología se refiere. El año que viene, más. Mucha suerte a todos!!
Esto se merece un timelapse de auroras boreales, ¿no?
Aurora Borealis timelapse HD from Tor Even Mathisen on Vimeo.

Gracias!
ResponderEliminarMIR?,con el IMAGES IN CLINICAL MEDICINE del nejm y el Dermapixel de Rosa...., prueba superada !!!
ResponderEliminarMucha fortuna a nuestros incondicionales (entre ellos Joserra). Animo.
MIR?,con el IMAGES IN CLINICAL MEDICINE del nejm y el Dermapixel de Rosa...., prueba superada !!!
ResponderEliminarMucha fortuna a nuestros incondicionales (entre ellos Joserra). Animo.
Muchas gracias!!
ResponderEliminarSe podría impugnar la 212?
ResponderEliminarNo creo que sea impugnable por eso, la verdad...
Eliminar