Desde la
denominación “nevus displásico” (del inglés, dysplastic nevi) a finales de 1970, el término ha sido fuente de
confusión y controversia. La principal cuestión de debate consiste en qué
medida un nevo displásico representaría una lesión premaligna con capacidad de progresar o no
a melanoma, del mismo modo que los pólipos adenomatosos de colon pueden
transformarse en adenocarcinomas, o si es, simplemente, un marcador de riesgo
de desarrollar melanoma en estos pacientes (a Amadeo le terminamos extirpando la lesión). Otro punto de controversia es la
falta de correlación entre las lesiones clínicamente atípicas y su traducción
histológica y viceversa. Y aunque las cosas no están del todo claras a día de
hoy, a continuación nuestra R2 Aina Vila y nuestro patólogo Fernando Terrasa,
colaborador habitual en este blog, nos intentarán clarificar un poco la
cuestión.
 |
| Otro nevus displásico |
Un poco de historia.
En 1978, WallaceClark et al postularon la hipótesis
de que “una serie de hallazgos en nevus en los miembros de familias con
tendencia al desarrollo de melanomas podrían corresponder a una entidad
clínico-patológica distinta, entendida como un estadio intermedio entre el
nevus común y el melanoma”. Clark y colaboradores acuñaron el término nevus
displásico para enfatizar que dichas lesiones podrían ser neoplasias parcialmente
transformadas, similares a las alteraciones precancerosas que se pueden dar en
otros órganos.
Un poco más
adelante, A. Bernard Ackerman popularizó el término “nevus de Clark” para referirse
a aquellos nevus que Clark describió, pero sin darles el calificativo de premalignidad
que implica la palabra displásico. Otros dermatopatólogos se sumaron a esta
corriente, evitando el término displásico, que en el mundo de la patología
implica neoplasia intraepitelial precancerosa. Otra de las causas que les
llevaron a ello fue la falta de correlación clínico-patológica.
Actualmente, con
los estudios moleculares se ha comprobado que este tipo de nevus presenta un
perfil genético diferente al de los nevus convencionales, quizás más parecido
al del melanoma, pero con una menor carga mutacional que éste. Estos datos
apoyarían la idea de una categoría intermedia en la que estaría el nevus
displásico y abren la esperanza de que en un futuro, los criterios morfológicos
de estas lesiones se redefinan mejor para establecer una mejor correlación y
categorización pronóstica.
Datos epidemiológicos.
La prevalencia de
los nevus displásicos en la población general es desconocida debido a que la
mayoría de estudios epidemiológicos se fundamentan en el examen clínico sin
confirmación histológica. Un estudio de Steijlen basado en casos de autopsias
estimó una prevalencia de un 10%, mientras que la prevalencia en caucásicos de
Piepkom fue de hasta el 50%. Un estudio de casos-controles realizado en Suecia
encontró tasas del 40% de nevus displásico diagnosticados histológicamente en
pacientes con historia de melanoma versus
el 8% en controles, insinuando que el número de nevus displásicos podría ser mayor
en pacientes con melanoma (lógico si consideramos los síndromes hereditarios
que comentaremos a continuación).
En general los nevus
displásicos tienden a ser más prevalentes en pacientes jóvenes. Esto, junto a
la reacción inmunitaria que generan, provoca que muchos de ellos regresen
espontáneamente a lo largo del tiempo.
Características clínicas.
Los nevus
displásicos se pueden presentar de forma esporádica (lesiones aisladas o
múltiples) o como un síndrome hereditario familiar, confiriendo según el tipo y
autores a diferentes tasas de riesgo de melanoma. De manera general, las
características clínicas de los nevus displásicos serían las siguientes: a)
lesión mayor 5mm de diámetro, b) componente plano presente, c) color irregular
(regiones rosadas, marrón claro y negro, la mayoría de tonos marrones), d) lesión
asimétrica y e) bordes irregulares.
Los dos primeros
criterios se consideran obligatorios. También cabe mencionar que la mayoría de
los criterios mencionados anteriormente se dan también en melanomas in situ, e
incluso en invasivos.
Genética y patología molecular.
En los últimos años
se ha avanzado mucho en el conocimiento molecular de las neoplasias
melanocíticas. Sin querer entrar en profundidad en este tema, vamos a comentar
brevemente algunos aspectos sobre el desarrollo molecular de los nevus convencionales,
los displásicos y del melanoma.
En los nevus
convencionales se ha visto que la mutación predominante está en relación a la
exposición solar y es la conocida BRAF V600E. En los nevus displásicos se dan
un mayor número de mutaciones a diferentes niveles, en la vía de la MAPK (NRAS
y BRAF no V600E), TERT y CDKN2A que comparte parcialmente con el melanoma pero
en menor carga, apoyando la categoría intermedia de estos. En el caso de las
diferentes presentaciones del nevus displásico, parece ser que las mutaciones
en el síndrome familiar serían heredadas en una línea germinal del melanocito,
mientras que en los esporádicos serían de tipo somático adquirido.
En el ámbito del
diagnóstico, la patología molecular ha aportado los estudios con FISH
(hibridación in situ con
fluorescencia) y la HGC (hibridación genómica comparada) que pueden aplicarse a
lesiones borderline ayudando a su
diagnóstico, aunque su uso no está generalizado.
Hallazgos dermatoscópicos.
Por el momento no
se han establecido criterios dermatoscópicos que permitan el diagnóstico de
certeza de nevus displásico. Parece que el patrón dermatoscópico predominante
sería el reticular globular, seguido del multicomponente. Criterios como velo
azul- blanquecino, pseudópodos o retículo grueso atípico, clásicamente
asociados a melanoma, suelen estar ausentes.
 |
| A 40x pueden apreciarse proliferaciones de melanocitos, agrupados en forma de nidos a nivel de unión dermoepidérmica y dermis. Foto: F. Terrasa |
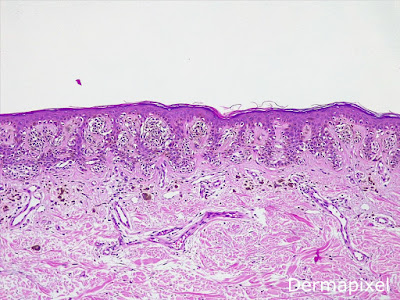
Hallazgos histológicos.
Histológicamente,
los nevus displásicos se caracterizan por presentar: 1) nevus plano limitado a
la unión dermo-epidérmica (mayoritariamente la zona juntural) o a menudo con
extensión superficial a la dermis papilar, 2) nidos de células névicas
elongados paralelos a la superficie epidérmica, con patrón irregular a nivel de
la unión, 3) nidos fusionados aleatoriamente, 4) melanocitos atípicos dispersos
con núcleolos grandes, 5) fibrosis lamelar en la dermis papilar y 6) infiltrado
inflamatorio dérmico, localizado o disperso.
Otros hallazgos
menos frecuentes serían: elongación de las crestas epidérmicas, restricción del
componente dérmico (si estuviera presente) en el centro de la lesión, ausencia
de mitosis (aunque pueden estar presentes), vasos dérmicos aumentados en
número, prominentes y ectásicos e incluso en ocasiones, regresión de parte de
la lesión.
Diagnóstico diferencial.
La distinción con
melanoma es difícil, y en muchas ocasiones con un componente de subjetividad,
sobre todo si los hallazgos “displásicos” están lo suficientemente
desarrollados. Es por ello que la correlación clínico-patológica es fundamental.
Por otro lado, el
diagnóstico diferencial también debería incluir cualquier nevus que por
diferentes causas presente características atípicas, como por ejemplo nevus
congénitos durante la pubertad, embarazo, algunas formas de nevus de Spitz y de
Reed, halo nevus con características displásicas y por último, nevus traumatizados
y/o excoriados.
Diagnóstico de nevus displásico: ¿Y ahora, qué?
Las recomendaciones
de la OMS en el manejo de los nevus displásicos son las siguientes.
1.
Cualquier nevus clínicamente sospecho
debe ser extirpado.
2.
La mayoría de los nevus displásicos no
necesitan ampliación tras la extirpación simple.
3.
En los nevus displásicos con displasia
severa o que no puedan diferenciarse de un melanoma debería realizarse ampliación
de márgenes.
4.
Los pacientes con nevus clínicamente
atípicos o numerosos deberían ser considerados con un mayor riesgo a
desarrollar un melanoma.
5.
Los pacientes con mayor riesgo de
melanoma deberían seguirse cautelosamente.
En conclusión, ¿qué nos llevamos de todo esto?
A lo largo de los
últimos 50 años hemos asistido a diferentes percepciones de la entidad conocida
como nevus displásico, acercándonos ahora, en la etapa molecular, a lo que
puede ser el preámbulo de su redefinición completa. Si bien la terminología
todavía es centro de debate, parece haber suficiente evidencia para catalogar
un nevus displásico como una neoplasia melanocítica intermedia que en caso de
ser múltiple confiere al paciente un mayor riesgo de desarrollar melanoma a lo
largo de su vida, aunque el riesgo de transformación de sus nevus displásicos
individuales en melanoma parece ser muy bajo. Futuros estudios deberían poder definir
el perfil molecular de los nevus displásicos que progresan a melanoma, para así
identificar esta subcategoría de nevus displásicos y que en nuestra opinión
serían los “verdaderos” nevus displásicos.
Biblografía.
- 1. A. Hunter Shainand Boris C. Bastian. From melanocytes to melanomas. Nature Revieuws: Cancer. 2016 (16), 345-359. doi:10.1038/nrc.2016.37
- 2. Duffy K, Grossam D, et al. The dysplastic nevus: From historical perspective to management in the modern era. Part I: Historical, histologic and clinical aspects. 2012 by the American Academy of Dermatology, Inc. doi:10.1016/j.jaad.2012.02.047
- 3. Duffy K, Grossam D, et al. The dysplastic nevus: From historical perspective to management in the modern era. Part II: Molecular aspects and clinical management. 2012 by the American Academy of Dermatology, Inc. doi:10.1016/j.jaad.2012.03.013
- 4. Guido Massi, Philip E. LeBoit. Histological Diagnosis of Nevi and Melanoma. Chapter: Dysplastic and Clark Nevus. Second Edition. Ed: Springer.
Aunque como pediatra no me pone mucho, reconozco que me ha parecido interesante. Has olvidado a los casos pediátricos? Me dan mas cosa en las tripas GRACIAS, me gusta!!!! De verdad, gracias, sigue igual (sabiendo que se puede mejorar..... es broma)
ResponderEliminarHola, Víctor. Tranquilo, que este sábado ya toca caso pediátrico (intento poner al menos uno cada mes). Espero que te guste ;-)
EliminarMuy interesante caso Rosa. Tanto clínica como dermatoscópicamente podría dirigirse el diagnóstico hacia el melanoma y sin embargo nos quedamos en el paso "intermedio" del nevus displásico. Al hilo de esto y a propósito de una reciente revisión de casos dermatoscópicos al que tuve acceso en estos días, donde se observaba un aumento progresivo del diagnóstico de melanoma de distinto grado en un área sanitaria pero fundamentalmente a expensas de los de menor grado sin que se observaran cambios en la incidencia en los T3-T4, me pregunto qué estamos haciendo con la dermatoscopía. Estos cambios epidemiológicos se produjeron coincidiendo con la generalización de esta técnica (dermatoscopia) en Medicina de Familia y de la teledermatología. Es decir, conocemos la eficacia de la dermatoscopia en el diagnóstico precoz del cáncer de piel pero, ¿estamos disminuyendo la morbi-mortalidad por melanoma o estamos provocando un sobrediagnóstico con pocos resultados en salud? No he encontrado ningún estudio en este sentido y me encantaría saber tu opinión.
ResponderEliminarUn abrazo y gracias por tus casos.
Precisamente la dermatoscopia es una técnica que nos permite afinar más el dx de melanoma (en manos expertas, claro). Aumenta tanto la S como la E. Es cierto que con poca experiencia y sin un buen training puede suceder que baje la especificidad. SIn embargo, entiendo que a posteriori estos pacientes son derivados a dermatología, y es el dermatólogo quien revalora cada caso, evitando por tanto el sobrediagnóstico. No olvidemos que diagnosticar un melanoma in situ NO es sobrediagnosticar nada. Es llegar a tiempo. Otra cosa son los nevus displásicos, que pueden ser feos, pero no malos (tampoco es sobrediagnóstico, hemos quitado una lesión que quizá- no sabemos- no hacía falta).
EliminarBueno, al final el diagnóstico, como en este caso, lo hace el patólogo.
ResponderEliminarLa bondad de una prueba puede valorarse según su finalidad sea diagnóstica o para cribado, pero el objetivo final es la mejora de la salud de la población, fundamentalmente en morbilidad y mortalidad. Mi duda, y soy un defensor de la dermatoscopía, es si estamos diagnosticando más pero sin que tenga repercusión global sobre la morbilidad y mortalidad de la población. Eso es sobrediagnóstico.
Tenemos ejemplos parecidos en medicina: detección precoz de cáncer de próstata, de tiroides, donde un unas supuestas mejoras en sensibilidad y especificidad de las pruebas diagnósticas no han mejorado la salud de la población, sino todo lo contrario.
Lo que interpreto entonces es que en este caso el médico de familia asume la decisión de extirpar las lesiones que considera sospechosas. Si es así, entonces estamos de acuerdo, no en sobrediagnóstico (puesto que el patólogo no va a etiquetar de melanoma algo que no es)sino de que estaremos extirpando más de lo necesario, con la consiguiente morbilidad para el paciente. Yo creo que quien debe extirpar las lesiones sospechosas es el dermatólogo, precisamente para evitar esto
EliminarPor supuesto que las lesiones sospechosas debe extirparlas el dermatólogo. Parece que no me he explicado correctamente.
ResponderEliminarLa duda que te planteaba al hilo de este caso es que si bien está clara la eficacia de la dermatoscopía en la ayuda al diagnóstico de neoplasias cutáneas, no he encontrado estudios que avalen su utilidad en la disminución de la mortalidad, sobre todo, por melanoma. Quizás sea una cuestión de tiempo que aparezcan estudios de este tipo.
La dermatoscopia aumenta tanto la especificidad como la sensibilidad (que no los falsos positivos, o sea, sobrediagnóstico), del melanoma. Sobre eso hay estudios de sobra. Que el diagnóstico precoz es la única arma que disminuye la mortalidad del melanoma tampoco cabe discusión.
EliminarQue desde que se usa la dermatoscopia ha disminuido la mortalidad del melanoma en global, es algo que veo más complicado de demostrar, puesto que es un cáncer cuya incidencia está aumentando por muchos factores.
Yo creo que aquí el problema radica en que la histología es estática y una lesión melanocitica es por definición dinámica. Saber si lo que se diagnostica histologicamente como melanoma se comportaría biológicamente como tal a día de hoy es imposible. Para eso, deberíamos seguirlos. Quizás haya algunos melanomas histologicos que si pudieramos seguirlos jamás matarían al paciente, pero son entonces melanomas o sólo lo parecen? A día de hoy es imposible hacer esta distinción. Lo mismo pasa con muchos canceres de próstata, de mamá o tiroides. Ha aumentado el diagnóstico de forma drástica pero no ha disminuido de la misma forma la mortalidad. Es probable que esto se deba a que hay un sobrediagnostico, pero es que a día de hoy sólo podemos diagnosticar imágenes estáticas y la patología tumoral es por definición dinámica. Lo que está claro es que la extirpación de una lesión melanocitica tiene escasas complicaciones por lo que su seguimiento ante la duda no está justificado ya que un posible melanoma puede sin ninguna duda llegar a matar y una cicatriz es tan sólo un mal menor.
ResponderEliminarEl que debe decidir si extirpar un Nevus es el dermatologo y el.resto debe evitar el intrusismo (cada chancho a su chanchito)me encantó la nota sigan así 😍😘
ResponderEliminarNevo diaplasico en regresion es malo?
ResponderEliminarNo
EliminarHace 18 años tuve un Melanoma nodular Grado IV. Hace tres semanas me sacaron un nevus melanocitico con leve displacia. Destaco que soy fototipo 1 (pigmentacion colorada). Mi madre tuvo un melanoma GRado III con metastasis. Tengo otra lesion sospechosa se debería extirpar aunque la dermoscopia sea negativa?
ResponderEliminarSi el dermatólogo considera, con criterios clínicos y dermatoscópicos, que la lesión es verdaderamente "sospechosa" seguro que te propondrá su extirpación. De lo contrario, seguimiento... Nota: la dermatoscopia no es "positiva o negativa", es simplemente una ayuda más para tomar decisiones.
EliminarHace una semana mi dermatologo me aconsejo la extirpación de un nevus displacico atipico por prevención ( esto siempre segun el, capaz al mirar con esa camara que amplia tanto vio algo raro y me dijo esto... no lo ser) hoy me la ha extirpado. Leyendo en internet no leo nada bueno ... que posibilidad hay que este nevus sea un melanoma? La verdad que tener que esperar 13 dias para una respuesta se va ha hacer muy largo
ResponderEliminarMe temo que eso sólo puede contestarlo el dermatólogo que lo ha visto con sus propios ojos y su dermatoscopio. En cualquier caso, la extirpación y biopsia lo que pretenden es dar tranquilidad. Si finalmente no era más que un nevus "feo" perfecto, y si resulta ser un melanoma (por lo que comentas, poco probable), extirparlo habrá sido la mejor decisión. Más valen 13 días de "incertidumbre" que no tenerlo claro y hacer revisiones cada 6 meses siguiendo con la misma incertidumbre. Un abrazo y suerte, cuando tengas el resultado si quieres pasas y nos cuentas qué tal ha ido.
EliminarEstimada Rosa, te felicito. Tus artículos me parecen muy completos, dinámicos y por sobre todo útiles... muchas gracias!
ResponderEliminarTengo una duda. Me dieron la biopsia de un nevó displacico con displacia citoarquitectural bajo grado. Quisiera saber que significa. Con esto de lala cuarentena ningún hospital quiere atenderme. Quisiera saber si pudiera darme un adelanto de lo que piensa que puede ser dado su experiencia. Si es bueno o malo. Después de la extracción del lunar comenzó a crecerme una mancha negra enDisculpa el lugar donde fue extirpado el lunar y duele bastante. Cabe destacar que ya pasaron 7 meses. Disculpa que hablo desde la ignoracia. Desde ya muchas gracias.
ResponderEliminarHola. Precisamente en el post que acabas de comentar es donde explico la significación actual de ese concepto. No te preocupes que no necesitas ninguna visita de urgencia, en cuanto la situación lo permita, pide hora a tu dermatólogo para una revisión. Un saludo
Eliminar