Hoy en día se reconocen tres formas de presentación del síndrome de Sweet: la forma clásica (o idiopática), la asociada a neoplasia y la inducida por fármacos. Su y Liu propusieron en 1986 unos criterios diagnósticos que en 1994 fueron modificados y revisados por von den Driesch (los podéis repasar en las figuras de más abajo).
 |
| Imagen tomada a las 4 semanas de la primera visita |
La edad más frecuente al diagnóstico oscila entre 30 y 60 años en la forma clásica, aunque también pueden verse casos pediátricos. Lógicamente la media de edad aumenta en los casos asociados a neoplasia. La distribución por géneros varía en función de la forma de presentación. Así, en la forma clásica observamos un claro predominio femenino (80% de los pacientes son mujeres), mientras que en las formas asociadas a fármacos, tumores sólidos y neoplasias hematológicas el porcentaje de mujeres es de 70, 60 y 50% respectivamente. Este predominio de mujeres no parece reproducirse en los casos pediátricos. Tampoco se han observado diferencias geográficas o raciales.
La patogénesis de esta enfermedad no está del todo dilucidada (qué raro, ¿eh?), pero la asociación con infecciones, enfermedades autoinmunes, neoplasias y fármacos sugiere un mecanismo de reacción por hipersensibilidad o una disregulación de citoquinas (G-CSF, GM-CSF, IL-1, IL-3, IL-6 y IL-8).
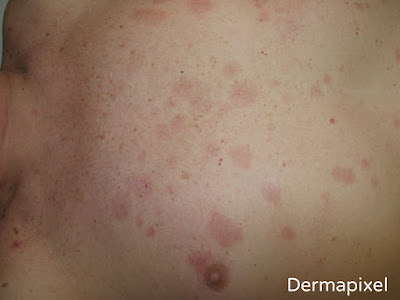
Síndrome de Sweet clásico.
El inicio del cuadro es brusco, con unas lesiones típicas en forma de pápulas, placas o nódulos eritemato-edematosos o violáceos, que pueden ser dolorosos, de tamaño variable desde varios milímetros a varios centímetros, con una pseudovesiculación que es característica, pudiendo observarse pústulas. En algunos casos el centro toma un matiz amarillento lo que confiere a las lesiones un aspecto “en diana”. La distribución de las mismas a menudo es asimétrica, siendo las extremidades superiores la localización más frecuente, seguido del tronco, extremidades inferiores, cabeza y cuello. De manera mucho más rara existen otras formas de presentación, como la forma ampollosa, el síndrome de Sweet subcutáneo y la denominada dermatosis neutrofílica del dorso de las manos (o vasculitis pustular del dorso de las manos).
No es extraño observar el fenómeno de patergia (el desarrollo de lesiones en zonas con mínimos traumatismos, como un fenómeno de Köebner).
La afectación de la cavidad oral es infrecuente (pero se observan úlceras orales en el 12% de los pacientes con neoplasias hematológicas).
En cambio, la presencia de fiebre es muy habitual (aunque veremos que constituye un criterio menor), de > 38ºC. No es extraño que el paciente experimente otros síntomas, como artralgias, malestar, cefalea o mialgias.
La infiltración neutrofílica de otros órganos es relativamente poco frecuente, pero debe ser tenida en cuenta, como en el ojo (conjuntivitis, epiescleritis, glaucoma), músculos, pulmones (derrame pleural), hígado (hepatitis), huesos (osteomielitis), riñón (glomerulonefritis, proteinuria, hematuria), SNC (encefalitis), etc.
¿Y qué hay de la analítica? Pues que la leucocitosis en sangre periférica con neutrofilia es el hallazgo de laboratorio más característico en estos pacientes, así como la elevación de los reactantes de fase aguda, como PCR y VSG.
Típicamente el síndrome de Sweet clásico puede asociarse a infección, siendo lo más habitual infecciones del tracto respiratorio, pero también gastrointestinales o enfermedad inflamatoria intestinal. También se ha descrito durante el embarazo.
Los síntomas típicamente responden de manera rápida al tratamiento con corticoides sistémicos, y las lesiones pueden recurrir en un tercio de los casos.
El diagnóstico del síndrome de Sweet clásico se basa en la sospecha clínica y en la aplicación de una serie de criterios clínicos y analíticos.
Síndrome de Sweet asociado a neoplasia.
Las manifestaciones clínicas pueden preceder, coexistir, o aparecer con posterioridad al diagnóstico de neoplasia en estos pacientes. Se calcula que aproximadamente un 21% de todos los pacientes con Sweet se encuentran en este subgrupo. De ellos, el 85% están ligados a neoplasias hematológicas (más frecuentemente leucemia mieloide aguda, pero también enfermedad de Hodgkin o policitemia vera), y el 15% a tumores sólidos, principalmente adenocarcinomas de mama, de tracto genitourinario y gastrointestinales. En este grupo de pacientes, las manifestaciones extracutáneas se observan en el 50% de los casos. Es importante en los pacientes diagnosticados de síndrome de Sweet descartar estos procesos cuando existan motivos de sospecha, e incluso mantener un seguimiento.
Síndrome de Sweet asociado a fármacos.
Para el diagnóstico de este subtipo, es necesaria una relación temporal entre la medicación administrada y el desarrollo de la sintomatología. Los fármacos asociados con mayor frecuencia son el factor estimulador de colonias de granulocitos, retinoides, trimetroprim-sulfametoxazol, bortezomib, azatioprina, carbamazepina, furosemida, celecoxib, diclofenaco, anticonceptivos orales, etc. Los criterios diagnósticos son diferentes en este grupo de pacientes.
La biopsia es mandatoria en los casos de sospecha. Obervaremos típicamente edema prominente en la dermis superficial, un infiltrado neutrofílico denso en la dermis media y alta, respetando la epidermis, leucocitoclasia, edema endotelial y ausencia de vasculitis (aunque la presencia de este último criterio no excluye el diagnóstico). En la variante histiocitoide el infiltrado inflamatorio está constituido por células inmaduras mieloides, y puede ser difícil de distinguir de la leucemia cutis.
El diagnóstico diferencial, en la forma clásica, se establece principalmente con infecciones cutáneas, urticaria, vasculitis urticariforme, otras dermatosis neutrofílicas, toxicodermia, eritema multiforme, bromoderma, vasculitis, etc. Deberemos realizar una biopsia cutánea, una analítica de sangre y orina, y las exploraciones que se consideren necesarias en función de la sintomatología del paciente y manifestaciones extracutáneas.
Respecto al tratamiento, los corticoides sistémicos se consideran de elección, y la mejoría se observa en las primeras 72 horas. Se suelen recomendar pautas de prednisona de 0,5-1 mg/kg/d, aunque en lesiones muy localizadas puede ser suficiente el tratamiento tópico. Otras alternativas son el yoduro potásico (900 mg/d) o la colchicina (1,5 mg/d). Los tratamientos de segunda línea (con menores niveles de evidencia), incluyen indometacina, clofazimina, dapsona o ciclosporina. De manera mucho más anecdótica se han utilizado doxiciclina, metronidazol, clorambucil, ciclofosfamida, metotrexato, etanercept, infliximab, anakinra y talidomida.
Isaac resultó tener un síndrome de Sweet clásico que confirmamos mediante biopsia cutánea. Las lesiones mejoraron a las 48 horas de iniciar prednisona 60 mg/d, desapareciendo la fiebre y el malestar. Un mes más tarde, Isaac se encontraba perfectamente, aunque las lesiones aún no habían remitido del todo. De todo esto hace más de 5 años y nuestro paciente no ha tenido otros problemas importantes de salud.
Si queréis profundizar un poco más, no os perdáis esta excelente revisión de este año de la revista Actas Dermo-Sifiliográficas, del Dr. Villareal.
Demasiado tentador como para no despedirse hoy con esta canción, que nos traslada a tiempos pasados. Es como atragantarse con un kilo de gominolas... Y sin embargo, me encanta.


¿Cómo sería el diagnóstico diferencial y las diferencias en el manejo con respecto al eritema multiforme farmacológico [vs Sweet farmacológico]?
ResponderEliminarEn alguna ocasión el diagnóstico diferencial sólo puede asegurarse con la histología, y por eso precisamente la biopsia es mandatoria en estos casos. Clínicamente la presencia de fiebre y leucocitosis pueden ir a favor de Sweet, claro.
ResponderEliminarGracias por la respuesta Rosa!
EliminarFundamental entonces la presencia de fiebre como orientación la primera vez que vemos al paciente y reactantes de fase aguda como VSG elevado y la manifesta leucocitosis (dermatosis *neutrofílica* *aguda* *febril*, claro, por algo será).
Aprovechando la coyuntura, he revisado con mi libro de Dermatología el Sweet y el EM (tengo el de Pablo Lázaro Ochaita, que lo encuentro bastante manejable) y fijándome en lo que me comentas efectivamente es mucho más fácil diferenciarlos si además de la morfología tenemos en cuenta la clínica tan brusca de malestar general y, como dices, la afectación de mucosas (el EM puede afectar [hablaríamos ya de más bien de un sd. de Stevens-Johnson hecho y derecho] y el Sweet, no).
Si aparece en EEII (es más normal en superiores, pero bueno) en el contexto de una enfermedad inflamatoria intestinal, puede confundirse con un eritema nodoso, cuyo manejo es más tedioso, contrastando con la buena respuesta al yoduro potásico o a los corticoides del Sweet. La biopsia, mandatoria, efectivamente.
De todas formas, a priori me parece lógico que dado el teórico origen inmunitario del Sweet farmacológico, se deba prohibir el uso del fármaco causal… que tal y como aparece en la revisión que nos has recomendado la mayoría de los casos se reducen a unos pocos, fundamentalmente ácido transretinoico y G-CSF. ¿Sería, entonces, necesario suspender de por vida el fármaco? Pongamos el caso de un paciente con Colitis Ulcerosa y la azatioprina que tan bien le resulta….
¡Enhorabuena por este rincón de sabiduría y entretenimiento que has creado, y un saludo!
De: un estudiante preparándose para la siguiente convocatoria del MIR, disfrutando de las tardes de verano al abrigo del techo y la pared.
Si es farmacológico no se recomienda reintroducir el fármaco responsable (aunque sea azatioprina en una EII)
EliminarPor la clinica me impresiona mas como un Sd Swett por referencia de pseudoampollas perisfericas .El eritema Multiforme tiende a provocar mas desprendiemiento desde central a perisferico . Veremos
ResponderEliminarGracias!! Muy interesante!
ResponderEliminarYour articles are very helpful and i thank you for your amazing insights. Kindly share few more blogs on the topic
ResponderEliminar