Lo reconozco: el caso que nos ocupa hoy no es demasiado “cotidiano”, pero ser capaces de realizar un diagnóstico así hará que nos sintamos los reyes del mambo, así que allá vamos.
Los fibroblastos, esas células que se encargan de producir los componentes más importantes de la dermis (colágeno, elastina y matriz extracelular), en ocasiones y por motivos no demasiado bien definidos son estimulados en exceso, con la consiguiente sobreproducción de colágeno y mucina. Las enfermedades producidas por las alteraciones de los fibroblastos son muy diversas, desde la esclerodermia, fibromatosis, escleredema, escleromixedema, mixedema pretibial o el síndrome del aceite de colza, por poner sólo algunos ejemplos.
Pero Agustín, nuestro paciente de esta semana, tenía un escleredema, patología que también es conocida con el nombre de quien la describió: escleredema de Buschke (1902) o escleredema adultorum (aunque ese nombre puede inducir a la confusión ya que también exsiten casos pediátricos).
El escleredema es raro, lo suficiente como para que su prevalencia e incidencia exactas no se conozcan, ya que la mayor parte de las publicaciones al respecto corresponden a casos aislados o series cortas. Sí parece que hombres y mujeres se afectan por igual. La edad varía en función de la patología asociada o de la etiología. Y es que, aunque la causa última se desconoce, se reconocen tres tipos o situaciones: el escleredema asociado a diabetes mellitus (el más frecuente, también llamado escleredema diabeticorum), el escleredema de causa infecciosa (habitualmente después de una infección estreptocócica de vías respiratorias altas, más frecuente en niños y con tendencia a la resolución espontánea) y el asociado a gammapatía monoclonal (o mieloma múltiple, o macroglobulinemia de Waldenström).
No se conoce el mecanismo exacto por el cual aumenta la producción de colágeno y glucosaminoglucanos en esta enfermedad, aunque la estimulación de los fibroblastos por las inmunoglobulinas puede tener algo que ver, especialmente en los casos post-infecciosos o relacionados con paraproteinemia. Los efectos profibróticos de la hipoxia y del daño microvascular se han sugerido como posible causa en pacientes diabéticos.
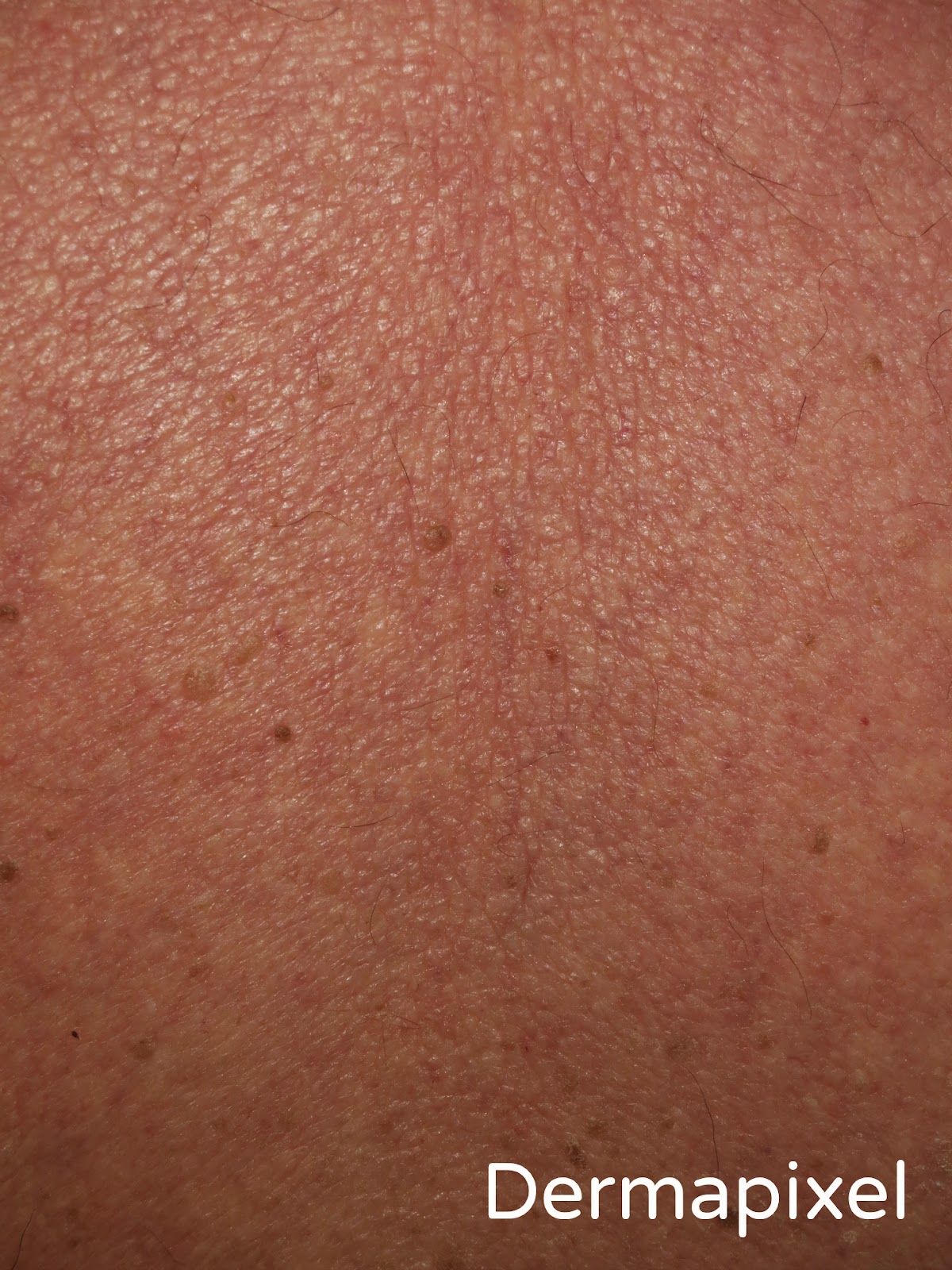
Pero lo más característico en esta entidad es la clínica, que sin duda nos ayudará a establecer un diagnóstico de sospecha. El comienzo suele ser más o menos agudo, con una induración marcada, no despreciable, en la parte del cuello, hombros y parte superior de la espalda. En algunas ocasiones pueden llegar a afectarse los brazos y la cara. La apariencia de la piel, suave, con una induración tensa y unos orificios foliculares prominentes, le otorga un aspecto en “piel de naranja”. Pero lo verdaderamente característico es la palpación, dura e infiltrada. En la mayor parte de pacientes la afectación es exclusivamente cutánea, siendo excepcional que se afecten otros órganos (músculos oculares, esófago, corazón, …).
Aunque podemos sospechar el diagnóstico mediante la exploración física y la anamnesis, se recomienda la confirmación mediante una biopsia cutánea, en la que veremos una dermis muy engrosada, con disminución de glándulas ecrinas, unos fibroblastos normales en número y apariencia y unos haces de colágeno engrosados, separados unos de otros por depósitos de mucina (ésta se hace evidente con la tinción de azul Alcián).
No existen pruebas de laboratorio específicas, pero sí se recomienda solicitar ASLO, y un proteinograma, además de determinación de glucosa y hemoglobina glicosilada si el paciente no es diabético conocido.
El diagnóstico diferencial es bastante amplio, y tendremos que descartar una esclerodermia, escleromixedema, morfea generalizada, fascitis eosinofílica o incluso una fibrosis sistémica nefrogénica (si el paciente se ha sometido a una resonancia magnética con gadolinio).
Respecto al pronóstico y curso clínico, cuando es postinfeccioso suele remitir espontáneamente en uno o dos años, pero en pacientes diabéticos tiende a ser persistente, aunque algunos pacientes parecen beneficiarse de un mejor control de su enfermedad. El asociado a gammapatía también suele ser crónico y más resistente.
Y es que, como en tantas ocasiones, pese a ponernos la medalla de realizar un diagnóstico correcto y no siempre sencillo, donde tenemos muchos números de no quedar tan bien es en el aspecto terapéutico. Una vez más, los diferentes tratamientos propuestos no están demasiado respaldados por la evidencia (complicado en enfermedades raras), y aunque la literatura está llena de casos aislados y series pequeñas con diferentes alternativas terapéuticas, lo primero que habrá que evaluar de manera individualizada es si está justificado realizar determinados tratamientos. Ni siquiera los antibióticos en el escleredema pos-infeccioso han demostrado su eficacia.
En caso de estimarse oportuno, la fototerapia con UVA1 es considerada como el tratamiento de elección en estos pacientes, con resultados variables y no siempre satisfactorios. Otras intervenciones propuestas son el tratamiento inmunosupresor (ciclosporina, metotrexato, pulsos de dexametasona), radioterapia (electron-beam), alopurinol, tamoxifeno o bortezomib en el asociado a mieloma múltiple.
¿Y qué pasó con Agustín? Pues que tan “a gustín” estaba con su escleredema diabeticorum, completamente asintomático (lo confirmamos mediante una biopsia y el proteinograma fue normal) que no se propuso ningún tratamiento más que intentar por todos los medios controlar un poco mejor su diabetes. En ello estamos.
Hoy nos vamos al norte, a tierras navarras, en este espectacular timelapse. Dan ganas de plantarse allí y disfrutar del paisaje.
NAVARRE, THE LAND OF LIGHT - TIMELAPSE (2015) from Iñaki Tejerina on Vimeo.
No hay comentarios:
Publicar un comentario
Éste es un blog dirigido a profesionales sanitarios y personas interesadas en la Dermatología. En ningún caso se atenderán consultas particulares (ver apartado de normas del blog).